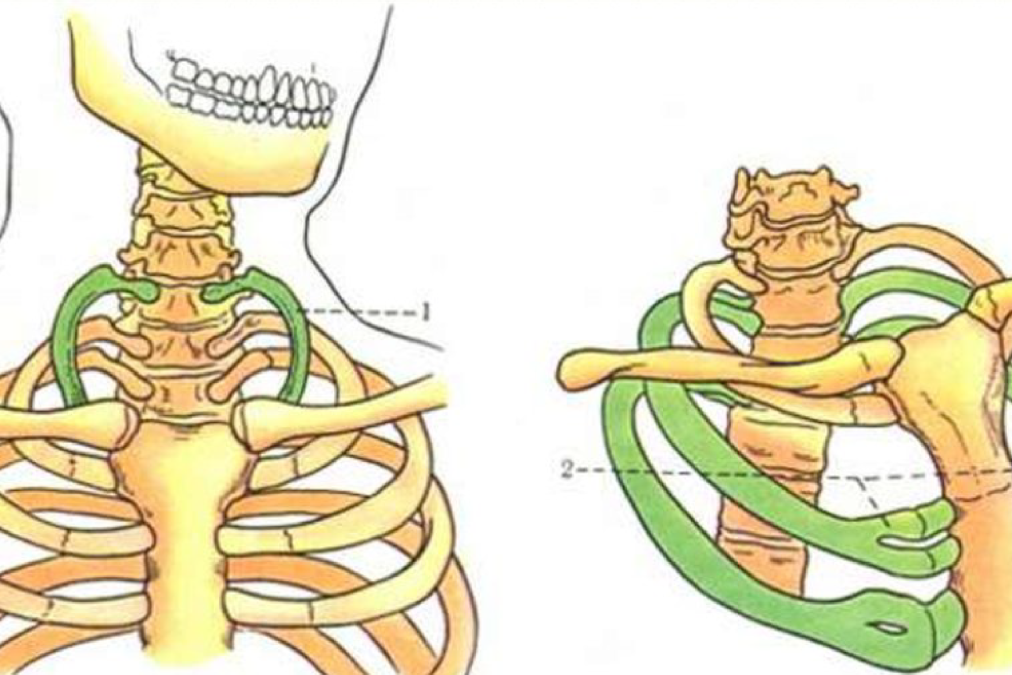
Добавочное шейное ребро (ДШР) – причина нарушения кровотока в позвоночной артерии
При близком расположении ДШР к сосудам (ПА или подключичной артерии) может возникать их компрессия вплоть до критического нарушения кровоснабжения. Согласно классификации В.Л. Грубера различают 4 степени шейных рёбер в зависимости от их длины: I степень — ребро чуть больше поперечного от ростка C7 длиной менее 2,5 см; II степень — ребро длиной более 2,5 см; III степень — полное шейное ребро, которое соединяется с I ребром фиброзной связкой; IV степень — полное шейное ребро, которое соединяется с I ребром посредством хряща.
Описание клинического случая синдрома Сикстинской капеллы у подростка
Специалисты Клиники доктора Рошаля и Центра здоровья детей (Москва) представляют мальчика 16 лет, у которого с раннего возраста родители отмечали нарушения походки и осанки, боль в стопах, изменения моторики рук, нарушения сна. В возрасте 14 лет пациенту установлен диагноз: наследственная аксональная нейропатия Шарко-Мари-Тута, тип 2. При плановом обследовании у ребенка появились жалобы на синкопальные состояния, связанные с разгибанием в шейном отделе позвоночника, невозможность находиться в положении лёжа на спине больше нескольких минут, а также чувство тяжести в левой руке, периодическую слабость и онемение левой кисти. При компьютерной томографии (КТ) шеи и грудной клетки с внутривенным контрастированием, а также 3D-моделировании выявлены неполное шейное ребро справа и полное шейное ребро слева, признаки гипоплазии правой подключичной артерии, тесного прилежания левой ПА к проксимальному отделу левого шейного ребра и деформация ствола левой подключичной артерии в зоне её прохождения между ключицей и шейным ребром. Консилиумом, в состав которого вошли торакальный хирург, ортопед, невролог, генетик, было принято решение о необходимости проведении оперативного лечения на базе хирургического торакального отделения.
В послеоперационном периоде осложнений не отмечено. Проведена антибактериальная и симптоматическая терапия, а также фиксация шейного отдела позвоночника при помощи воротника в течение месяца. Отмечена положительная клиническая динамика: уменьшение болей и онемения в левой руке, при выпрямлении шеи нет чувства нехватки воздуха. Во время плановой госпитализации в отделение реабилитации через 4 мес отмечен полный регресс симптоматики.
Обсуждение и выводы на основании описания клинического случая синдрома Сикстинской капеллы у подростка
Синкопальные состояния могут возникать при различных формах патологии, в том числе при врождённых пороках развития костной и сосудистой систем. Как правило, наличие шейного ребра является случайной находкой при проведении различных лучевых методов обследования. Этот врождённый порок не сопровождается патологическими симптомами и не является показанием для проведения оперативного лечения. В представленном клиническом случае опыт специалистов позволил заподозрить наличие структурной патологии у больного. Моделирование разгибания шейного отдела позвоночника позволило увидеть, как возникает сдавление ПА и подключичной артерии. Выбор тактики оперативного лечения больного был продиктован необходимостью исключить сдавление как левой подключичной артерии, так и левой ПА. С учётом высокого риска интраоперационных осложнений при использовании надключичного доступа к ДШР, наличия 2 зон риска по данным КТ-ангиографии был выбран комбинированный хирургический доступ. Он позволил удалить добавочное ребро, контролируя ПА и подключичную артерии, проксимальный и дистальный концы ребра и избавить больного от вышеописанных жалоб. По данным КТ-ангиографии после оперативного лечения больного выявлено изменение контуров подключичной артерии, что свидетельствует об удовлетворительном результате лечения.
Несмотря на то, что наличие ДШР у детей не влечёт за собой формирование какой-либо клинической симптоматики, следует настороженно относиться к больным с такими формами патологии. Необходимо тщательно подходить к выяснению жалоб и деталей анамнеза, обращать внимание на наличие клиники в зависимости от положения больного. В представленном нами клиническом случае комплексное обследование, применение аддитивных технологий, комбинированный оперативный доступ и опыт специалистов позволили добиться хорошего клинического эффекта, который подтверждается отсутствием клинической симптоматики и улучшением качества жизни больного.